En el ser humano es imposible separar la enfermedad física de la enfermedad mental. Por una parte, la fisiopatología de cualquier enfermedad contiene a la esfera psicológica dentro de sus múltiples elementos.
Incluso en la patología infecciosa, cuando tenemos agente causal identificable (virus, bacteria, parásito u hongo), el estado mental del paciente influye en la respuesta del organismo a la infección y al tratamiento (Romaní de Gabriel & Chesa, 2005).
Asimismo, las patologías —principalmente las crónicas— inciden sobre la esfera mental del paciente, la cual se superpone en la presentación y la evolución del proceso patológico. Además, existen trastornos mentales que se manifiestan directamente como signos y síntomas físicos.
Muchas especialidades médicas pueden reclamar su relación con la psiquiatría, puesto que son innumerables las enfermedades que tienen nexo con patología mental (por ejemplo, la enfermedad inflamatoria intestinal en gastroenterología; el asma bronquial en neumología, entre otras). No obstante, en la dermatología la relación es mucho más evidente (Torales & Di Martino, 2016).
En la psicodermatología, esta asociación entre dermatología y psiquiatría (es decir, la imbricación mente-cuerpo) queda más que demostrada. Un ejemplo simple es que producimos sudor ante un examen difícil, una entrevista laboral o una situación complicada. Nos sonrojamos al ver a la persona que nos gusta y palidecemos cuando tenemos miedo.
Más allá de estos ejemplos cotidianos, muchos casos de caída frecuente del cabello o de aparición de acné tienen en el estrés una causa identificada. Se ha hablado del origen común ectodérmico de la piel y el sistema nervioso central para explicar su capacidad para reaccionar conjuntamente, y también de la infinita variedad de entidades clínicas y patologías de la piel, un órgano que es capaz de ofrecer una nosología florida y compleja que desorienta al médico no familiarizado con la especialidad y, sobre todo, al paciente afectado (Romaní de Gabriel & Chesa, 2005; Torales, 2014).
Concepto
En términos simples, la psicodermatología es una especialidad médica que se encarga del diagnóstico, tratamiento y rehabilitación de aquellas patologías resultantes de la interacción mente-piel (Buljan et al, 2008).
Es sabido que toda persona tiene uno o más órganos susceptibles que son vulnerables al estrés por causas genéticas u otras (estímulos posnatales), de tal manera que una persona puede responder con un trastorno o disfunción cardiacos, otra con problemas gástricos y otra con reacciones cutáneas. Además, algunos individuos muestran respuestas funcionales psicosomáticas al estrés y al trauma, bajo la forma de espasmos vasculares, musculares, gástricos y otros (Sadock & Sadock, 2009).
La importancia de la piel en la función psíquica tiene sus raíces en el rol trascendente del mismo como órgano de comunicación en la expresión de emociones, rol que asume desde los primeros momentos de la vida del individuo.
La piel es el órgano del “apego”, pues las experiencias físicas iniciales en el recién nacido son principalmente táctiles. Esas primeras experiencias de interacción con su madre (o persona sustituta), establecidas a través de la piel, son indispensables para lograr el adecuado desarrollo orgánico y psicoemocional del individuo (Cátedra de Dermatología, Universidad de la República, 2009).
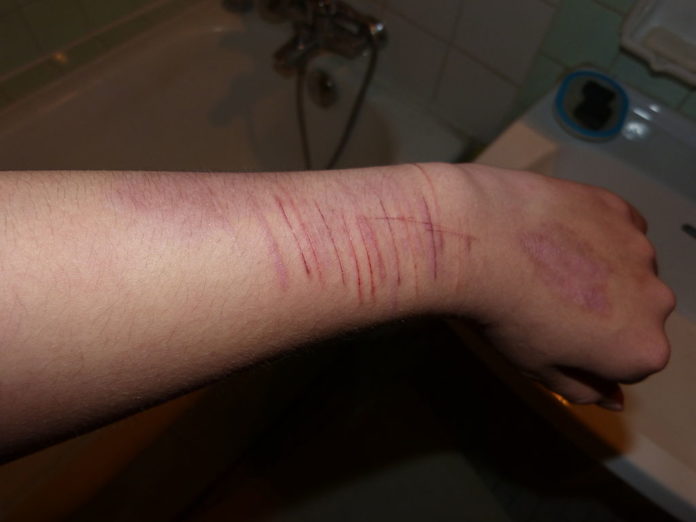
Dado que la piel es la parte más accesible del cuerpo humano, no es raro que muchas personas expresen a través de la piel impulsos de naturaleza agresiva, ansiosa o autodestructiva, provocándose síntomas dermatológicos (por ejemplo, el trastorno de excoriación, la tricotilomanía, el cutting, y otros).
Por otro lado, personas con enfermedades dermatológicas que comprometen la autoimagen (acné severo, psoriasis) pueden sentirse deprimidas, avergonzadas o ansiosas como consecuencia de su enfermedad (Huang JG, 2007; Torales, 2014).
Clasificación
Para Serón y Calderón (2015), la psicodermatología aterriza la idea de la conexión cutáneo-psíquica a la patología de la piel. Esta disciplina abarca cuadros muy diversos entre sí, desde aquellos en los cuales el estrés juega un factor agravante, hasta cuadros psicóticos con síntomas dermatológicos.
Con base en lo anterior, cualquier paciente que se presente con alteraciones cutáneas y síntomas psicopatológicos debe ser evaluado en conjunto como un paciente psicodermatológico (Torales, 2014) y con ello orientarse en tres vertientes generales:
- Un trastorno psicofisiológico;
- Un trastorno psiquiátrico primario; o
- Un trastorno psiquiátrico secundario.
La tabla 1 presenta a cada uno de estos grupos (Koo & Lebwohl, 2001).
| Tabla 1. Clasificación en Psicodermatología | ||
| Grupo | Fisiopatología | Ejemplos |
| Trastornos psicofisiológicos
|
La esfera psíquica está implicada en su patología, entre otras múltiples causas | |
| Trastornos psiquiátricos primarios | La enfermedad primaria es la psiquiátrica, que se manifiesta con signos o síntomas cutáneos | |
| Trastornos psiquiátricos secundarios | La enfermedad dermatológica es la desencadenante primaria de una repercusión psicológica |
|
Los tres grupos son muy diferentes entre sí y las afecciones individuales que comprenden requieren tratamiento específico.
En el primer grupo se incluyen las dermatosis en que la influencia psicofisiológica participa como un elemento más de la fisiopatología de la enfermedad (este es el caso de la psoriasis, la dermatitis seborreica o la alopecia areata). En general, se tiende a considerar la alteración psíquica como un desencadenante o agravante, más que como una noxa única.
Éste es el caso de las enfermedades del segundo grupo, los trastornos psiquiátricos primarios, en los que la enfermedad primaria es la mental. El trastorno por antonomasia de este grupo es el delirio de infestación, o síndrome de Ekbom (Torales, 2015).
El tercer grupo comprende trastornos dermatológicos con una repercusión psicológica, fundamentalmente por la alteración de la autoimagen corporal (por ejemplo, acné severo). En este caso, la dirección de la fisiopatología va de la piel al sistema nervioso central, mientras que en el primer grupo de trastornos psicofisiológicos dicha dirección va de la mente a la piel.
En el primer y en el último grupo existen trastornos comunes, como la psoriasis, la dermatitis atópica y la alopecia areata, ya que la alteración psicológica es a la vez causa y consecuencia de la enfermedad, y es difícil separar uno y otro aspecto (Romaní de Gabriel & Chesa, 2005).
Tratamiento
Personas con cualquiera de estas patologías consultan inicialmente con el médico dermatólogo, quien tiene así la responsabilidad de descubrir si sus lesiones están o no relacionadas con factores psicológicos o psiquiátricos.
En caso positivo, puede entonces derivar al paciente al médico psiquiatra, pero esta situación se ve dificultada en la práctica ante el temor de los pacientes de acudir a la consulta con un especialista en psiquiatría, debido a que, muchas veces, los mismos no aceptan que sus afecciones cutáneas sean producto de factores psiquiátricos o psicológicos.
Una ingeniosa solución es la realización de una consulta “dermato-psiquiátrica”. Se trata de una consulta multidisciplinaria, en la que se asocian un dermatólogo y un psiquiatra. La consulta tiene lugar, generalmente, en el consultorio de dermatología.
La presencia simultánea de dos médicos, uno que mira y toca y otro que escucha, concreta de manera concisa el vínculo existente entre dermatosis y psiquismo, permitiendo al paciente sentirse considerado en su globalidad (Revelli et al, 2002). De esta forma se evita que el paciente evada la consulta con el especialista en psiquiatría y se realiza una efectiva y certera alianza terapéutica, que asegura el éxito del tratamiento.
Es importante destacar que la psicodermatología no pretende sustituir el tratamiento clásico de la dermatología; lo que hace es tratar de ahondar en los trastornos de la mente que se esconden detrás de una alteración cutánea y solucionar el problema desde ambas vías simultáneamente.
Conclusiones
En los últimos años la dermatología, casi paradójicamente, nos ha empujado desde la superficie del cuerpo que se está examinando y tratando hacia la profundidad del paciente, hacia su psique (Panconesi, 2000).
Los médicos deben reflexionar sobre esta materia, considerando aspectos de la psicología médica, de las enfermedades dependientes o influidas por el estrés y de la psicodermatología.
Tanto los psiquiatras como los dermatólogos, al momento de evaluar un paciente aquejado de cualquier condición psicodermatológica, deben tener en cuenta las siguientes premisas:
- La línea entre las patologías orgánicas y mentales es, generalmente, imprecisa;
- El médico debe ser capaz de diagnosticar un problema antes de que éste se desarrolle como enfermedad “organizada” (Panconesi, 2000), aunque el mismo se presente solamente con sintomatología vaga, relacionada con episodios estresantes de la vida, familia o trabajo del paciente; y,
- Es necesario recordar que cada persona puede responder de forma diferente a los factores estresantes y las distintas respuestas pueden explicarse, posiblemente, en términos psicológicos, que generalmente se refieren a las características particulares de los pacientes.
Finalmente, las universidades y escuelas de Medicina deben dar importancia a las patologías psicodermatológicas en la formación de los médicos, en general, y de los psiquiatras y los dermatólogos, en particular.
Asimismo, se deben desarrollar programas de educación médica continua, a fin de permitir que los especialistas puedan aconsejar adecuadamente a los pacientes en función de una mayor preparación y conocimiento de las relaciones entre los problemas psicológicos y psiquiátricos y algunas enfermedades de la piel (Torales, 2014).
Referencias
- Buljan D, Buljan M, Zivković MV, Situm M. Basic aspects of psychodermatology. Psychiatr Danub 2008;20:415-418.
- Cátedra de Dermatología, Universidad de la República (Uruguay). Introducción a la Psicodermatología. Montevideo: UDELAR, 2009.
- Huang JG. Serotonina. Dermatología Venezolana 2007;45(4):20.
- Koo J, Lebwohl A. Psychodermatology: the mind and skin connection. Am Fam Physician 2001;64:1873-1878.
- Panconesi E. Notas introductorias sobre la clasificación de las modalidades clínicas en Dermatología Psicosomática. En: Grimalt F, Cotterill J. Dermatología y Psiquiatría. 1ª ed. Madrid: Aula Médica Ediciones; 2002. p. 127.
- Revelli C, Pichon M, Cambazard F, Pellet J, Misery L. Consultation dermato-psychiatrique. Annales de Dermatologie et de Vénéréologie 2002;129:742-745.
- Romaní de Gabriel J, Chesa Vela D. Psicodermatología en atención primaria. Piel 2005;20(6):282-289.
- Sadock BJ, Sadock VA. Kaplan & Sadock’s Comprehensive Textbook of Psychiatry. 10th ed. Baltimore: Lippincott Williams & Wilkins; 2009.
- Serón T, Calderón P. Actualización en Psicodermatología. Rev Hosp Clín Univ Chile 2015;26:42-50.
- Torales J, Di Martino B. Psychodermatology: mind the skin. Telangana Journal of Psychiatry 2016;2(1):5-7.
- Torales J. Delusional Infestations. In: Bhugra D, Malhi G. Troublesome disguises: Managing challenging disorders in Psychiatry. 2ª ed. London: Wiley Blackwell; 2015. p. 252-261.
- Torales J. El Trastorno de Excoriación: de la emoción a la lesión. 1ª ed. Asunción: EFACIM; 2014.
¿Qué te pareció este artículo?
Columnista de Ciencia del Sur. Doctor en medicina y cirugía, especialista en psiquiatría clínica y magíster en docencia médica superior (Universidad Nacional de Asunción, Paraguay), diplomado en psicodermatología (Academia Argentina de Dermatología y Psiquiatría y Universidad Maimónides, Argentina) y magíster en psicofarmacología (Universidad de Valencia, España). Se desempeña como profesor de psiquiatría, psicología médica, socioantropología y metodología de la investigación, como asesor de la Dirección de Investigaciones y como Director de la Filial Santa Rosa en la Facultad de Ciencias Médicas de la UNA. Es Investigador del Consejo Nacional de Ciencia y Tecnología - Programa Nacional de Incentivo a los Investigadores (PRONII). Es fellow de la American Psychiatric Association y miembro honorario de la World Psychiatric Association. Es presidente de la Academia de Dermatología y Psiquiatría del Paraguay (ADEPSI Paraguay) y presidente electo de la Asociación Paraguaya de Psiquiatría de la Infancia, Adolescencia y Profesiones afines (APPSIA). Sus líneas de investigación son epidemiología y psicopatología de los trastornos mentales; psicodermatología y fisioterapia en salud mental. Ha publicado 19 libros y más de 160 artículos científicos.







 (13 votos, promedio: 4,92 de 5)
(13 votos, promedio: 4,92 de 5)